Annexe 4.O – Gestion intégrée de la prévention : une piste de solution?
Les acteurs de la santé et sécurité du travail, qui veillent à la prévention des blessures et des problèmes de santé, de même que les acteurs du retour au travail, qui sont chargés de la prévention de l’incapacité prolongée, ont divers rôles et responsabilités. Ils ne font pas toujours partie des mêmes structures au sein des organisations. Ils sont donc souvent amenés à jouer différents rôles (représentant à la prévention, membres du comité de santé et sécurité, représentants syndicaux, superviseurs, médecins, intervenants de la santé, intervenants de l’assureur). Bien que ce ne soit pas toujours le cas, chaque acteur est impliqué pour un mandat spécifique. Cela peut rendre difficiles la communication et la coordination avec les acteurs engagés à d’autres niveaux de prévention et entraîner des effets indésirables.
Dans les sections ci-dessous, il sera question de trois niveaux de prévention, de l’explication des causes possibles des difficultés de coordination des efforts en prévention dans les organisations et d’un concept relativement nouveau, la « prévention intégrée ». Même si la recherche n’a toujours pas évalué les effets de cette dernière, les notions suivantes vous aideront à mieux comprendre son potentiel.
Les trois niveaux de prévention
Voici la définition des trois niveaux de prévention dans la perspective d’actions menées dans les milieux de travail, ainsi qu’un tableau (tableau N.1) mettant en lumière les personnes concernées, les effets visés et les actions à réaliser à chaque niveau. Il s’agit d’une adaptation de l’information contenue dans les documents IWH (2015) et Vézina, Calvet et Roquelaure, 2018.
La prévention primaire vise à prévenir le développement de problèmes de santé ou d’accidents des travailleurs. Pour ce faire, il faut :
- prévenir ou réduire l’exposition aux dangers manant à des problèmes de santé ou à des blessures, si possible dès que surviennent de nouvelles situations de travail;
- changer les comportements à risque;
- augmenter la résistance aux problèmes de santé ou aux blessures en cas d’exposition.
La prévention secondaire vise à réduire l’impact d’une blessure ou d’un problème de santé qui s’est déjà produit. Pour ce faire, il faut :
- détecter et traiter le problème le plus tôt possible (p. ex., lors de la manifestation des premiers symptômes) afin d’arrêter ou de ralentir sa progression;
- encourager les stratégies personnelles de prévention des rechutes ou récidives;
- prévenir les problèmes à long terme en mettant en œuvre des programmes pour retrouver la santé et la fonction d’origine.
La prévention tertiaire vise à atténuer l’impact d’un problème de santé ou d’une blessure qui risque de se prolonger dans le temps. Elle regroupe les actions dont le but est de favoriser le retour au travail (RT) de travailleurs, suite à une absence pour maladie.
Pour ce faire, il faut aider les travailleurs à gérer sur le long terme leurs problèmes de santé et leurs blessures souvent complexes (p. ex., les maladies chroniques, les déficiences permanentes) afin d’améliorer leur capacité de fonctionner et leur qualité de vie.
Le contenu du présent site web porte justement sur la prévention tertiaire.
Tableau N.1 ─ Personnes concernées, effets visés et actions à réaliser à chaque niveau de prévention.
| Niveaux de prévention | Personnes concernées | Effets visés | Actions à réaliser |
|---|---|---|---|
|
Primaire |
Population potentiellement à risque, mais pas encore touchée par le problème de santé ciblé. |
Diminuer l’incidence d’une maladie dans une population, donc réduire le risque d’apparition de nouveaux cas. |
Mesures de prévention individuelles (hygiène corporelle, alimentation, activité physique, vaccination, etc.) et collectives (distribution d’eau potable, élimination des déchets, salubrité de l’alimentation, hygiène du milieu de travail, etc.). |
|
Secondaire |
Population touchée par le problème de santé ciblé. |
Diminuer la prévalence d’une maladie dans une population, donc réduire la durée d’évolution de la maladie. |
Actions telles que le dépistage précoce et le traitement des premières atteintes. |
|
Tertiaire |
Population qui a subi le problème de santé ciblé et qui peut en conserver des séquelles. |
Diminuer la prévalence des incapacités chroniques ou des récidives et réduire au maximum les invalidités fonctionnelles consécutives à la maladie. Favoriser la réinsertion professionnelle et sociale. |
Toutes les actions permettant d’atteindre les effets visés. On étend ainsi la prévention au domaine de la réadaptation. |
Enjeux de communication et de coordination des efforts en prévention dans les organisations
La communication et la coordination des efforts entre les trois niveaux de prévention comportent des défis. Les situations engendrées par une communication et une coordination inefficace entre les acteurs peuvent être de différentes natures. En voici quelques exemples :
- L’occurrence des mêmes lésions professionnelles, faute de ne pas être intervenu en tirant parti des indicateurs de lésions professionnelles de l’organisation.
- L’assignation d’un travailleur à un poste n’ayant aucune valeur productive dans le but de réduire le temps d’absence sans perturber la chaîne de production. Ce type d’assignation peut entraîner une baisse de motivation du travailleur ainsi que le jugement des collègues.
- Lorsque l’entreprise est syndiquée, l’implication syndicale tardive dans le processus de RT.
- La non-implication du travailleur ou du supérieur immédiat lors de la conception du plan de RT menant à des conditions inchangées de RT et à une rechute du travailleur.
- La sous-utilisation des ressources professionnelles externes spécialisées, lorsque nécessaire.
Vézina et coll. (2018) associent plusieurs causes à ces problèmes. Les interventions se déroulent souvent à la pièce selon les demandeurs (assureur, employeur, syndicat, intervenants de la santé), leur vision ou leur logique d’investissement. Plusieurs acteurs ou secteurs impliqués, de disciplines diverses et avec des responsabilités respectant des logiques différentes (modèles de prévention), pavent ainsi la voie à des pratiques pouvant se nuire entre elles. Les acteurs, intervenant à un niveau micro de l’organisation, peuvent se nuire entre eux par un manque de vue d’ensemble. Or, certaines actions ont le potentiel de servir à obtenir les effets visés de plusieurs niveaux de prévention à la fois (Memish, Martin, Bartlett, Dawkins et Sanderson, 2017).
Dans les grandes entreprises comme les milieux hospitaliers étudiés par Yassi, Ostry et Spiegel (2014), les responsables appartiennent à des équipes différentes. La communication n’a donc pas toujours lieu entre ces équipes. En effet, la responsabilité incombe à différents secteurs de l’organisation : les retours au travail sont gérés par les ressources humaines, la diminution des facteurs de risque par les responsables de la santé-sécurité, et les nouveaux aménagements par les responsables de la production. Mais qui s’occupe du maintien au travail, une fois que le retour au travail est réussi?
Dans les plus petites entreprises, on pourrait penser que les difficultés de communication et de coordination des actions sont réduites, puisque ce sont les mêmes acteurs qui s’occupent de la prévention et de la réadaptation. Toutefois, il n’existe pas de données probantes à cet effet et peu de connaissances ou de modèles pour apporter un éclairage dans ces milieux.
Le contexte de la grande entreprise rend difficile la cohésion des actions réalisées en prévention primaire, secondaire et tertiaire. Le contexte de la petite entreprise est peu décrit dans la littérature. Cela fait ressortir le besoin de modèles de fonctionnement applicables pour les milieux de travail.
La prévention intégrée ou mieux encore, la gestion intégrée de la prévention.
La prévention intégrée vise la conception ou la transformation des situations de travail par des actions coordonnées de prévention menées par les acteurs du milieu de travail (niveau macro de l’entreprise). Elle suppose la gestion intégrée d’actions de prévention (primaire, secondaire, tertiaire) réalisées par les acteurs d’un milieu de travail (organisation ou entreprise). Cette démarche globale implique :
- de prévenir la survenue des premiers symptômes physiques ou psychologiques de tous les travailleurs;
- d’éviter le passage à la chronicité de certains de ces travailleurs;
- de favoriser le retour et le maintien en emploi de ceux qui se sont absentés à cause d’atteintes chroniques sévères de TMS ou TMC.
Cette approche oblige le passage du diagnostic des situations de travail au diagnostic de l’entreprise en termes de gestion de la prévention. Ceci signifie que les interventions en prévention tertiaire peuvent permettre de passer d’un niveau individuel à un niveau collectif, afin de maintenir durablement au travail un ensemble de travailleurs. Pour ce faire, la communication doit s’établir entre les acteurs de l’organisation responsable du RT, œuvrant surtout en prévention tertiaire, et ceux impliqués dans les comités de SST (prévention primaire et secondaire). Reportez-vous à la figure 1.N (Calvet et coll., 2015) pour comprendre le fonctionnement de la gestion de la prévention intégrée.
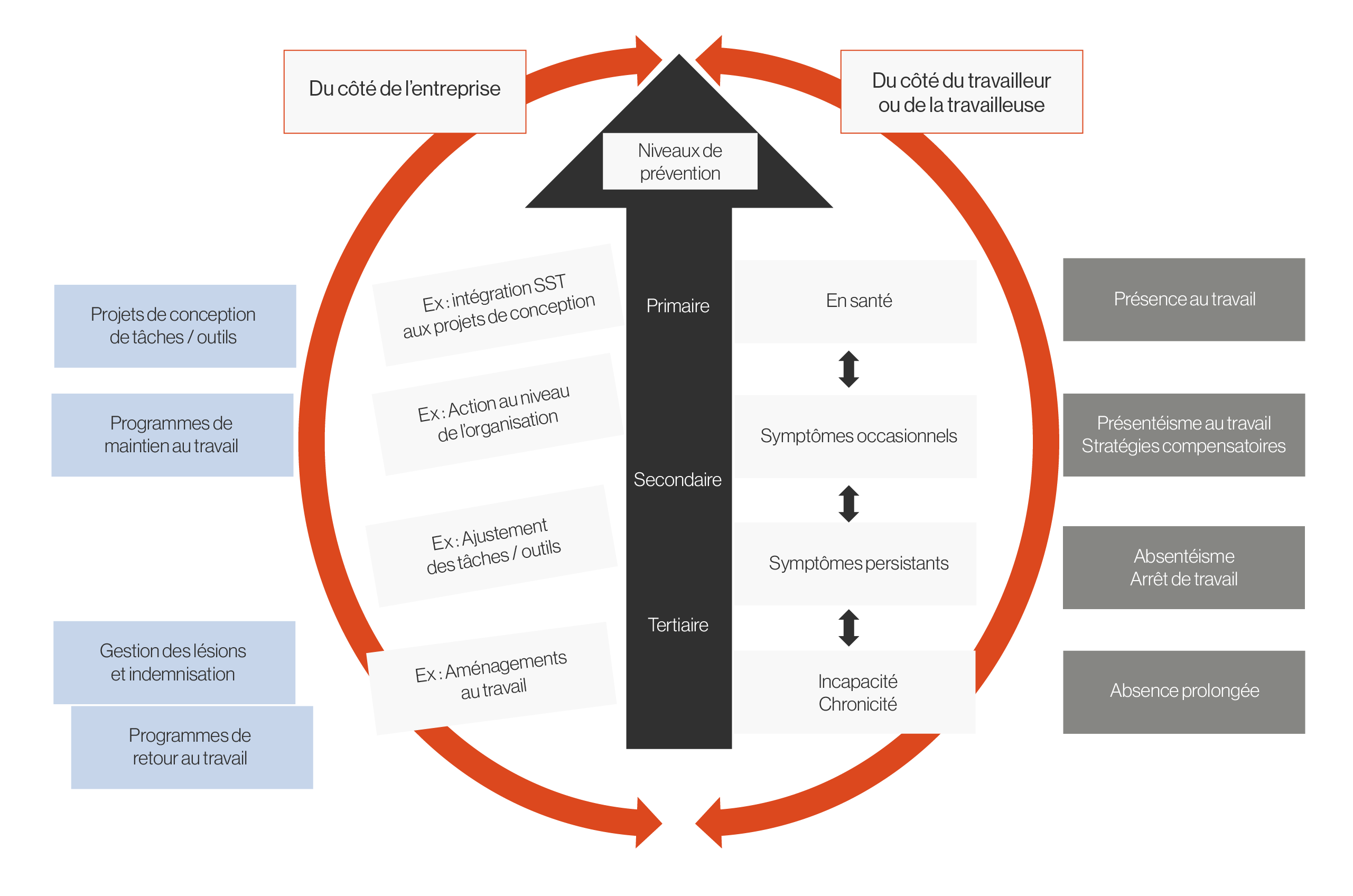
Figure N.1 (adaptation de Calvet et coll., 2015). Illustration des relations entre les concepts impliqués en gestion de la prévention intégrée. On note d’abord la perspective du milieu de travail (gauche) et celle de l’individu (droite). Le type d’action à réaliser à chaque niveau de prévention s’applique à des travailleurs dont l’état de santé (intensité et durée des symptômes) et d’incapacité diffère. La flèche bleue orientée vers le haut implique que les actions réalisées en prévention tertiaire (p. ex., par les ressources humaines) soient considérées en prévention secondaire et, mieux encore, en prévention primaire (p. ex., par les comités de SST).
Des exemples dans le monde
La gestion de la prévention intégrée n’a pas fait l’objet d’évaluation scientifique de son efficacité ou coût/efficacité, car elle est présentement peu utilisée en entreprise. Une revue systématique de la littérature (Memish et coll., 2017) a identifié 20 guides de pratique portant sur la prise en charge de la santé mentale en milieu de travail, provenant de différents pays ou organisations (Australie, Canada, États-Unis, Irlande, OMS, Royaume-Uni, Union européenne). Les guides ont été évalués en tenant compte de sept critères, une note de 100 % indiquant la présence de recommandations en prévention primaire, secondaire et tertiaire, ainsi que des recommandations conçues pour cibler à la fois les facteurs individuels (travailleurs) et organisationnels. La note attribuée des guides variait de 21 à 100 %. Un seul guide a atteint un score de 100 % (Commission canadienne de la santé mentale, 2013, confirmée en 2018). Ce guide s’appuie sur les données probantes disponibles (LaMontagne et coll., 2014).
Références :
Calvet, B., Vézina, N., Nastasia, I., Laberge, M., Rubiano, P., Sutan-Taïeb, H., . . . Durand, M.-J. (2015). La prévention intégrée : analyse du concept pour une meilleure pratique. Communication présentée au 83e congrès de l’Association francophone pour le savoir : L’incapacité au travail au Québec : où en sommes-nous? Recherches, implantation et défis, Rimouski, 25-29 mai
Calvet, B., Vezina, N., Laberge, M., Nastasia, I., Sultan-Taieb, H., Toulouse, …Durand, M.J., 2021. Integrative prevention and coordinated action toward primary, secondary and tertiary prevention in workplaces: A scoping review. Work, (70), 893-908. doi : 10.3233/WOR-213609
Institute for Work & Health. (2015). What researchers mean by primary, secondary and tertiairy prevention. Atwork, (80), 2.
LaMontagne, A. D., Martin, A., Page, K. M., Reavley, N. J., Noblet, A. J., Milner, A. J., . . . Smith, P. M. (2014). Workplace mental health: Developing an integrated intervention approach. BMC Psychiatry, 14. doi: 10.1186/1471-244X-14-131
Memish, K., Martin, A., Bartlett, L., Dawkins, S. et Sanderson, K. (2017). Workplace mental health: An international review of guidelines. Preventive Medicine, 101, 213-222. doi: 10.1016/j.ypmed.2017.03.017
Vézina, N., Calvet, B. et Roquelaure, Y. (2018). Vers des programmes de gestion intégrée de la prévention aux niveaux primaire, secondaire et tertiaire. Dans M.-J. Durand et É. Vaillancourt (Édit.), Incapacité au travail au Québec : éléments de réflexion et d’intervention quant aux nouveaux défis (p. 11-31). Longueuil, QC: CAPRIT.
Yassi, A., Ostry, A. et Spiegel, J. (2014). Injury prevention and return to work: Breaking down the solitudes. Dans J. Frank et T. Sullivan (Édit.), Preventing and managing disabling injury at work (p. 93-104). Boca Raton, FL: CRC Press.
Groupe CSA. (2018). Santé et sécurité psychologiques en milieu de travail : prévention, promotion et lignes directrices pour une mise en œuvre par étapes. Norme CAN/CSA-Z1003-13/BNQ 9700-803/2013 (C2018). Mississauga, ON: Groupe CSA. Tiré de https://store.csagroup.org/ccrz__productdetails?viewstate=detailview&cartid=&sku=can/csa-z1003-13/bnq%209700-803/2013&iscsrflow=true&portaluser=&store=&cclcl=fr_CA
CSA Group. (2018). Psychological health and safety in the workplace: Prevention, promotion, and guidance to staged implementation. Norme CAN/CSA-Z1003-13/BNQ 9700-803/2013 (C2018). Mississauga, ON: CSA Group. Tiré de https://store.csagroup.org/ccrz__productdetails?viewstate=detailview&cartid=&sku=can/csa-z1003-13/bnq%209700-803/2013&iscsrflow=true&portaluser=&store=&cclcl=fr